“你乳腺密度高,可能掩盖癌症!”美国决定告知女性这一信息
每一位女性都很关注自己的乳房健康,那你了解过所谓的乳腺密度吗?
今年3月初,美国食品药品监督管理局(FDA)制定通过了一项全国性法规,要求从2024年9月10日起,所有接受乳腺X线检查的女性,其医疗机构提供的影像学报告上需包含“乳腺密度”相关的信息,同时报告中还需要告知致密的乳腺可能掩盖癌症病灶。
乳腺密度是什么?它重要吗?
女性的乳房主要由腺体组织、纤维组织、脂肪组织等构成。其中腺体组织、纤维组织密度较大(致密乳腺组织),脂肪组织密度较小(非致密乳腺组织),它们含量和比例的不同会使得女性乳房的密度有区别。
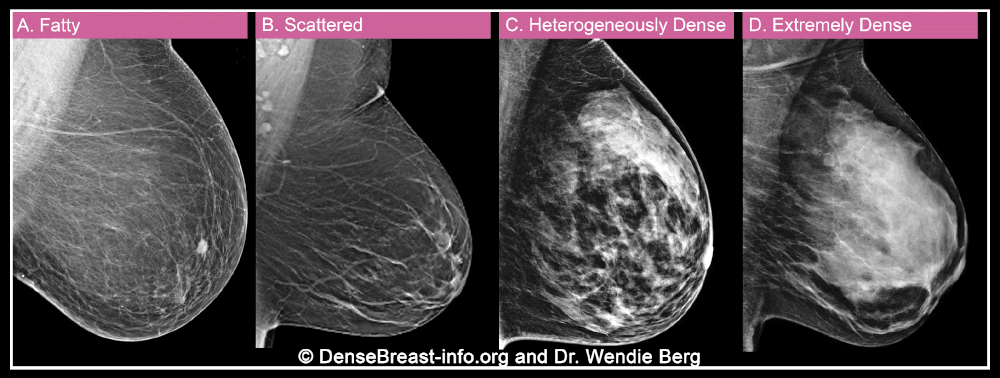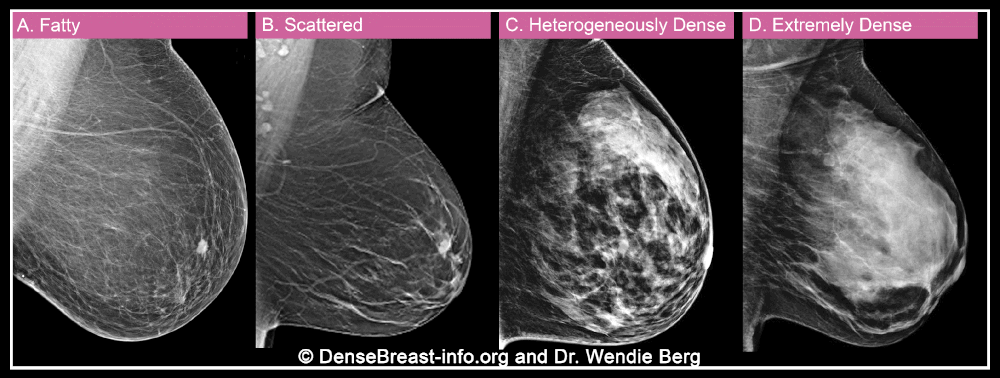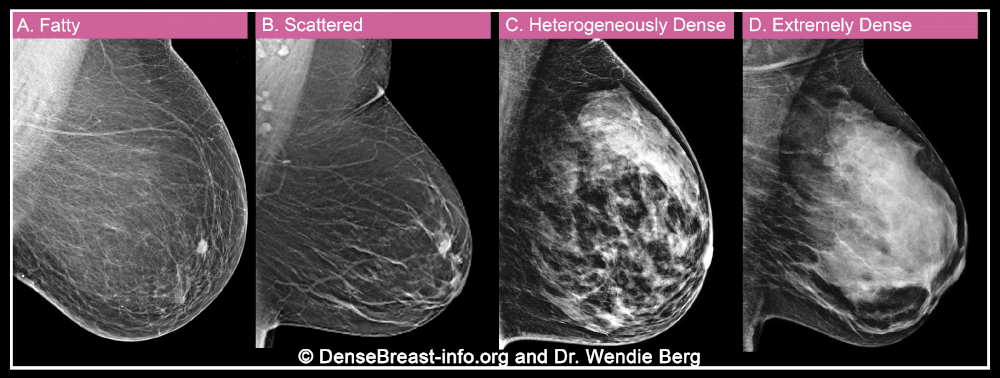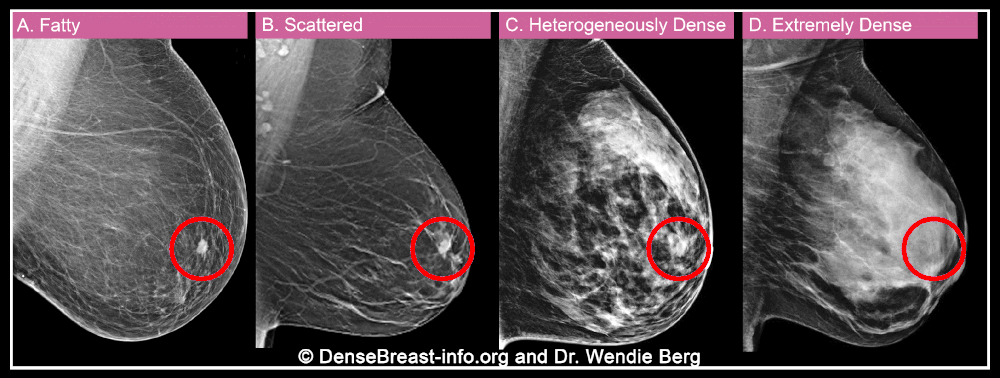
在美国,X线是乳腺癌筛查最主要的影像学方法。乳腺X线检查中,脂肪组织容易透视,呈深色透明状;纤维腺体组织难以透视,呈白色区域。因此放射科医生可以使用以下4种分类,描述女性的乳腺密度:
A)脂肪型:乳房几乎全由脂肪构成;
B)散在纤维腺体型:大部分乳腺是非致密的,存在一些分散的致密区域;
C)不均匀致密型:大部分乳腺是致密的,存在一些分散的非致密区域;
D)极度致密型:乳房几乎全由纤维腺体组织构成。
其中C和D被认为是致密型乳腺。乳腺致密是正常且常见的生理现象,大约40%~50%的美国女性乳腺属于致密型。年轻、体脂较少、处于怀孕或哺乳阶段、接受激素治疗的女性,乳腺可能更为致密。
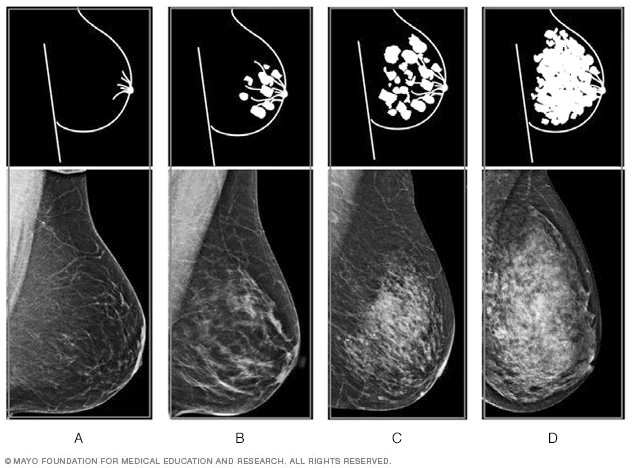
乳腺密度的4种水平丨mayoclinic.org
乳腺密度之所以重要,主要有两方面的原因。
首先乳腺密度高,可能增加乳腺癌风险。既往研究显示,极高的乳腺密度会使患乳腺癌的风险增加1~6倍,不过具体机制目前还不完全清楚。
其次X线检查中,致密乳腺可能会掩盖癌症病灶,增加漏诊风险。有数据显示,在极度致密型乳腺中,大约有40%的乳腺癌在X线检查中是看不到的。
如该动图所示,乳腺密度越大,X线检查中癌症病灶被掩盖的风险就越高。丨DenseBreast-info.org and Dr. Wendie Berg
是否应该告知乳腺密度,有争议
乳腺密度有重要性,但是否应该告知所有受检查女性这个信息,一直都有争议。
早在2019年,美国国会就通过了国家乳腺密度立法,建议FDA确保发给医生和患者的X线检查报告中包含乳腺密度信息。除了医学上的考虑,这项立法其实还有更复杂的社会需求——主要是出于行业的利益诉求,消费者权益组织要求女性有知情权,以及担忧癌症漏诊造成的负担。
FDA最终通过了这项法规,这标志着“乳腺密度告知”将成为乳腺癌筛查工作中的必备步骤。
但问题是,在要求告知女性乳腺密度的同时,FDA并没有给出详细、统一的后续指导建议,包括乳腺致密的女性是否需要增加筛查频率及具体方案、如何控制自己的死亡风险等。此时,拿到检查报告的女性可能一头雾水,不知道接下来怎么办;医生也缺乏明确的循证指导,只能凭经验给出一些建议。
疾病筛查中,通过某些手段将有患病风险的人筛出来后,要能为其提供可靠、有效的后续诊疗手段,这其实是筛查工作的原则之一 。

疾病筛查中,通过某些手段将有患病风险的人筛出来后,要能为其提供可靠、有效的后续诊疗手段,这是筛查工作的原则之一。丨Pixabay
虽然有一定证据表明,额外的检查可以提高在致密乳腺中发现乳腺癌的几率,但增加额外检查的总体健康益处目前并不明确,对于降低乳腺癌发病率和死亡率的效果没有得到全面评估,还可能造成过度诊断、过度治疗、额外辐射暴露、假阳性增加等可能。
除此之外,女性的乳腺密度是连续的数值,在临床实践中可能造成分类困难,2016年的一项研究显示,13%~19%的女性在不同筛查中乳腺密度被归为不同类别。而且乳腺癌的风险因素很多,乳腺密度只是其中之一,并且它不像饮酒、肥胖等,是一个可以通过女性自身努力改变的风险因素。在这样的情况下,告知相关信息,可能只会增加女性的健康焦虑。
因此有研究者建议,最好有充足且强有力的证据证明这样做利大于弊、以及如何告知最好,再来考虑告知是否成为常态。
不过鉴于这项政策已经决定在美国实施,之后到底会带来怎么样的社会效应,目前只能等待着看了。
中国女性在乳腺结构、性激素水平、生活习惯等方面与欧美女性有着差异,乳腺通常体积小而致密,近一半以上的乳腺癌发生在绝经前。看到以上信息的你,可能已经开始关心自己的乳腺密度在什么水平,也开始担忧自己患乳腺癌的风险是否会增大、还能不能做X线检查。
需要指出的是,目前X线检查依然是有效且最基本的乳腺癌筛查手段之一,在检出钙化方面具有其他影像学方法无可替代的优势。
我国女性群体乳腺癌筛查认知不足、参与率不高,比起过于关注自己的乳腺密度,规范参与乳腺癌早期筛查、改善可控的风险因素(如控制体重、戒酒、合理运动等)、有疑问多与医生沟通,才是更好的乳腺癌防治手段。
根据国家卫建委发布的《乳腺癌诊疗指南(2022)》:对于40~69岁一般风险女性可每1~2年1次乳腺X线检查和/或乳腺超声;考虑到X线对致密型乳腺显示不佳,致密型乳腺的女性,可首选乳腺超声检查。
参考资料
作者:黎小球
编辑:odette
封面图:图虫创意

本文来自果壳,未经授权不得转载.
如有需要请联系sns@guokr.com

