安装在爸爸身体内的除颤器,关键时刻救了他一命

和死神的第一次亲密接触
30年前爸爸得了心肌炎,因为经济原因没治好就出院了,当时医生对他病情的判断很不乐观。坚持了30年后,爸爸出现了心脏偶发停搏,才在医生的建议和家人的劝说下装了单腔心脏起搏器。装完起搏器后他自觉身体好了很多,康复后就继续赶市集、摆小摊去了,也从未顾忌体力活。
直到那年十一假期我回到家,发现爸爸不在,然后接到姑姑电话让我去一趟医院。
我赶到后,就接到了医生下的病危通知。经过胺碘酮治疗,当时爸爸已经从持续2个多小时,最高心率达到200次/分的室性心动过速中缓过来,虽然人是清醒的,但必须吸氧,他脸色发紫,有气无力。
正好杭州的心内科专家在当地医院坐诊,他告诉我们需要立刻把单腔起搏器升级成植入式心律转复除颤器(ICD),费用大概是10万左右。我那时毕业2年没省下多少钱,弟弟大学刚毕业,家里储蓄不多。
“我没事啊,就发病那会儿难受,现在不就正常了吗,升什么级?现在这个起搏器电量还能用3年多,到那时候再说!”爸爸不同意换。虽然他现在看着和正常人没什么区别,可万一再发作呢?医生护士连床都不让他下,还说尽量别活动,否则极有可能复发。
我左右为难,找到了杭州三甲医院一位主治心律失常的权威专家。他拧着眉头看完病历资料后,叹气道:你要有心理准备。目前的情况很严重,非常严重。我的眼泪瞬间决了堤。他继续说:“这样,我们先做射频消融手术,把导致室速的那个异常的点打掉,然后再升级起搏器。”
射频消融的费用大概是6万,ICD则在10万以上,还不含手术费。另外,爸爸的情况特别复杂,他的左右心室运动不同步,还有房室传导阻滞,其实最好能装更进一步的植入式三腔心脏再同步治疗除颤器(CRT-D),这个费用大概在20万,使用寿命通常为5~8年。
我问,可否先做射频消融,等现在这个起搏器没电了再升级?这样经济压力小一些。“你先不要这么计划,你爸能不能坚持到那时候还不一定……”
我现在打出这一行字时指尖还会颤抖,这句话像震耳欲聋的响钟,时不时敲打我,却让我不敢深想、不敢提及、不敢多说。

第一次射频消融手术
一周之后,爸爸从当地医院转到杭州那所三甲医院。
我预交了5万手术费,几乎掏空了存款。爸爸总问,又花了你多少钱,回去转给你。我没有告诉他,只安慰道这是个很成熟的手术,医生又是最好的,你不要怕。手术签字和陪护的大姑姑,声音颤抖着跟我说:医生说你爸情况很复杂,很危险,他们会尽力。我脑子一片空白,只是握紧她的手,两个人互相安慰。
3个小时后爸爸清醒着被推出手术室,从手术床抬到病床上的时候医生感慨了句,太瘦了。
手术从右臂和左腹股沟大动脉分别穿刺,把电极导管顺着血管送入心脏,找到异常搏动点,用电流烧灼以防室速再次发作。可能爸爸情况复杂,胸前还做了心包穿刺,也插入了一根电极管。因为穿刺了动脉,手术结束后需要用压力泵和沙袋紧紧压迫止血,持续18~24小时不能移动四肢。那晚我和姑姑轮流睡觉,醒来就帮爸爸轻轻按摩身体,缓解长时间平躺带来的不舒服。
5天后爸爸出院了,出院小结上,我看到了“扩张型心肌病”的诊断。而这只是开始,接下来,与扩张型心肌病相关的问题,包括上面说的室速和心力衰竭,不断侵蚀着他的生命力,也让我们一直奔跑在与它对抗的路上。

消融射频术后三年室速复发
那年我们最终还是没做ICD或CRT-D的升级,这也成为我至今还在后悔的错误决定之一。
2015年之后的3年间,爸爸一直在家休养没再出去工作,整体情况稳定,只是告诉我他时常觉得心脏在左右抖颤,走路稍快一点就会跳得特别厉害,而且感觉爬楼梯每迈一步都耗尽体力,走路越来越慢,家里的农活也干不动了。
2018年8月的一天晚上,弟弟突然给我来电话,说爸爸的室速发作了,这次持续1小时,心率很快,及时送到医院后,医生挂上胺碘酮,暂时控制了下来。我仿佛听见心上一块巨石砸进安静的湖里,自己的心跳漏了一拍。
因为这次发作,爸爸在一个月之后做了第二次射频消融手术。我们准备做完术后休息一段时间,就去升级CRT-D。术后回家,爸爸状态挺好,可能是轻车熟路,这次做完没有上次那种哪哪都不舒服的感觉,恢复得不错。我搂着他的肩膀笑了。
然而到了10月底,第二次射频消融术后一个月,爸爸的室速又发作了。
不能再等了,我们紧急来到杭州升级CRT-D。把爸爸送进手术室,我和妈妈在手术室前徘徊、徘徊,看到一个医生出来就冲过去,然后失望而归。主治医生中途出来又带了个医生进去,我们更慌了。
整整5个小时后,爸爸终于被推出手术室。术后第三天,爸爸才相对清晰地对我们讲述了手术的经过。当时我们看到中途有个医生进手术室,是因为手术太困难,主治医生去找了另外一个专家协助。爸爸太瘦了,电极线很难进入脆弱的血管,CRT-D体积是单腔起搏器的3倍,也很难被塞进胸壁皮下。手术的后半程,他觉得好痛,医生给用了止痛药,还是不能完全缓解,爸爸心里想着我和弟弟,咬牙坚持了下来。
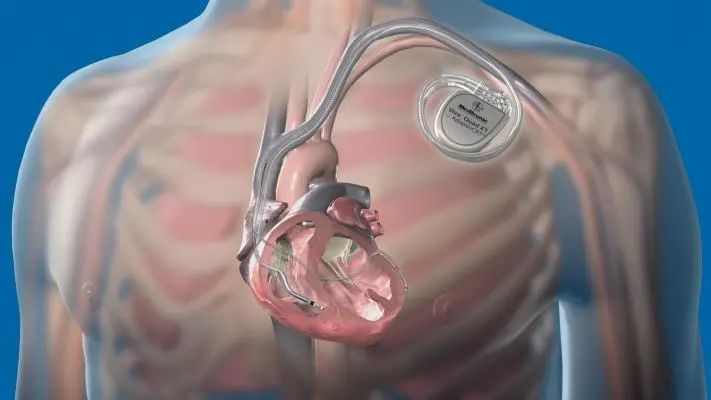
CRT-D示意图丨dicardiology
出院后,爸爸总觉得头晕无力,血压也偏低。11月的某天,爸爸突然眼前发黑几乎倒下,心脏超声检查发现了心包积液,我们再一次紧急转院来到杭州。
医生建议做心包穿刺把里面的积液引流出来,也就是从心前区插入长长一根带软管的针,直达心包腔内,下连一个引流袋。医生让爸爸起来活动,或者侧卧换个位置以使积液充分导出,每活动一次都能听到他隐忍的呻吟。引流出的积液总量接近800毫升,颜色褐红,跟血一样。
终于,爸爸的情况稳定下来。出院的时候我默默祈祷,不要再回医院来了,不要再回来了。

爸爸在机场昏了过去
后来,我加了好几个扩张型心肌病的病友群,大家在其中交流病情、寻医问药、安慰生活、抚慰焦虑。
2018年12月,我们准备坐飞机去找一位心内科专家看病,登机安检的前一刻,爸爸突然跟我说:不太舒服,不行,我要晕了。话音刚落,他的身体如残叶般委顿在我的怀里,脸色瞬间灰下去,浑身抽搐,口吐白沫。我哭喊着爸爸,他还在抽搐,持续了几秒?或许是十几秒?突然他浑身一个战栗,眼睛睁开握住我的手问道:怎么了?我昏过去了吗?
等赶到医院,爸爸已如常人一样,医生联系CRT-D的厂家赶过来检查抽搐当时的记录,是室颤,毫无疑问的室颤。
之前室速发作过多次,虽然极度折磨,但爸爸的意识始终是清醒的,这是第一次晕厥,而且还是非常危险的室颤。幸好已经升级了CRT-D,关键时刻及时除颤,使他的心跳恢复了正常,我们再次逃过一劫。
2019年除夕夜全家看完晚会,对着皎洁的月和深沉的夜我许愿:从此以后别无所求,只希望家人平安健康。
2019年是整体平稳的一年,没有再住院,爸爸每顿要吃几十颗各色胶囊药丸。我们慢慢知道了一些常见症状背后的原因,比如爸爸腹胀恶心是因为心功能不全导致的胃肠道淤血,也知道了利尿剂和腹泻可能导致血钾降低,需要定期复查以防影响心脏跳动。
2020年4月正是疫情期间,又是准备去复查时,上飞机的前一夜,爸爸再次发作室速,因为这次心率比较慢,没有达到设定的CRT-D放电标准。我把爸爸送到急诊室,等到CRT-D工程师赶到,通过机器调节恢复正常。
2020年10月,医生建议住院调整一次CRT-D参数,让它发挥出更好的功能。

愿家人平安健康
爸爸身高162厘米,现在体重46千克,心脏射血分数39%。每次带爸爸看病时,他总像个惊惧又强忍不表露的小孩,我明白现在轮到自己来保护他了。我在人多的时候圈住他,挨着他后背左侧的时候,能感受胸腔里的心脏扑通、扑通地晃动,连着整个身体随着动,像溺水的人在挣扎呼吸。
从5年前开始,我的手机再也不敢关机。多希望相关的医疗技术发展得快一点,再快一点,祈祷爸爸的病情进展能放缓、停下甚至好转。
人力或有不可为,但我们终究是要与天斗一斗的。
医生点评
黄健强 | 汕头市中心医院心内科副主任医师
心脏,好比人体内一台辛勤工作的“水泵”,源源不断地把血液运送到各个器官中。心脏能够正常运作,有赖于正常的心电活动即规则、快慢适中的跳动,和强壮有力的心肌即高效的收缩、舒张活动,缺一不可。假如其中之一甚至两个方面出问题,心脏这台“水泵”就会怠工,无法正常工作,比如文中所说的“扩张型心肌病”。
扩张型心肌病(扩心病),顾名思义,是因为心肌病变,收缩力进行性下降,使原来紧致有力的心脏,逐渐松弛扩大的疾病。不仅是心脏力量不足,严重时患者轻微活动甚至不活动都气喘吁吁,甚至丧失正常生活能力,称为心力衰竭;还容易出现各种紊乱的心跳,即心律失常,而其中有些发作起来会使心脏无法泵血,比如室性心动过速(室速)、心室颤动(室颤),十分危险,可以导致猝死。可怕的是,多数情况下这个病难以逆转,总会加重,不能完全治愈,患者好比背着个“不定时炸弹”,不知道何时病情爆发,整天提心吊胆。
在病因上,目前发现,部分扩心病有家族遗传倾向,可寻找家系中有相同病史的患者,并通过基因检测来辅助诊断;部分在多年前曾有急性心肌炎,比如文中的患者,这一类可进行心肌活检和抗心肌抗体的测定;长期酗酒可造成心肌损害,但通过戒酒和规范治疗,预后较好;另外,女性围产期、尿毒症、内分泌疾病激素紊乱、自身免疫性疾病如系统性红斑狼疮等等都可能造成心肌病变。医生在诊断扩心病时,还需要先排除冠心病、高血压、心脏瓣膜病变、先天性心脏病等所造成的心脏扩大。
扩心病的5年随访病死率可接近50%,预后极其不乐观,所以提高警惕,早期发现、早期治疗,十分重要。家族中已有这样患者的人,以及有急性心肌炎病史者,无疑是应该重点关注的对象,尽早进行基因、抗心肌抗体的检测,定期行心电图、胸片、超声心动图检查,必要时行心脏磁共振、心脏核素检查和心肌活检,防患于未然。
对于大众来说,假如在活动中甚至休息状态下,出现不明原因的气短、呼吸困难、胸闷胸痛、心跳紊乱、头晕、眼前发黑或晕倒、浮肿,甚至腹胀、食欲差,都应该及时就医检查。然而糟糕的是,大部分患者,是等到出现了明显心力衰竭、严重心律失常,甚至猝死抢救,才发现了这个疾病,已是积重难返。
尽管如此,当代医学日新月异的发展,对扩心病的治疗还是取得了长足的进展。病如下山虎,人有“三板斧”,对该病的治疗主要可分为三大部分。一是药物治疗,贯穿于整个病程,包括利尿剂、β受体阻滞剂、血管紧张素系统拮抗剂、醛固酮拮抗剂、强心药物、抗心律失常药,以及改善代谢、抗凝药物,病情加重时静脉应用的增强心肌收缩力及扩张血管药物等。
二是介入治疗,包括心脏再同步化(CRT)、植入心脏转复除颤器(ICD)和射频消融。部分扩心病患者左右两侧心室收缩不同步,导致本就动力不足的“水泵”效率更低,这时CRT可恢复心脏正常收缩顺序,可能改善心功能。
同时,多数扩心病患者容易出现致命的室速、室颤,将CRT升级为具有放电除颤功能的CRT-D(也就是同时具有CRT和ICD的功能),如文中患者,在关键时刻能够救命,能降低猝死的发生率。但仅依靠CRT-D纠正心律失常,患者可能在放电时极不舒服,且电量很快耗尽。因此找到导致室性心律失常的异常“发电点”,用射频消融的方式以热能烧灼消除,可以作为CRT-D的有力补充。不过,扩心病往往有多个“发电点”,即使多次射频消融也不容易完全消除,可能需要配合抗心律失常药物,以减少频繁发作和频繁放电。
三是心脏移植,适用于终末期难治性心衰的患者,但是需要有人捐献心脏供体和配型合适,可谓“一心难求”;而且不仅前期需数十万手术费,后期还要终身接受抗排斥治疗,并非所有患者都可承担移植治疗的费用。
另外,还有超滤治疗及左室辅助装置治疗等。
虽然扩心病是可怕的,但我们不必气馁,要相信医学研究还在继续,新的治疗方法还会出来。就目前来看,尽早规范治疗还是能够控制病情,改善预后,延长寿命的。人力不一定胜天,但如作者所言,终归还是要斗一斗的。
个人经历分享不构成诊疗建议,不能取代医生对特定患者的个体化判断,如有就诊需要请前往正规医院。
作者:轻舟溯流
编辑:陈新瑜

这里是果壳病人,专注讲述健康故事。
如果你有得病、看病的体验要分享,或者想讲讲自己经历的健康相关趣事,欢迎投稿至health@guokr.com

本文来自果壳病人(ID:health_guokr),未经授权不得转载,如有需要请联系health@guokr.com
